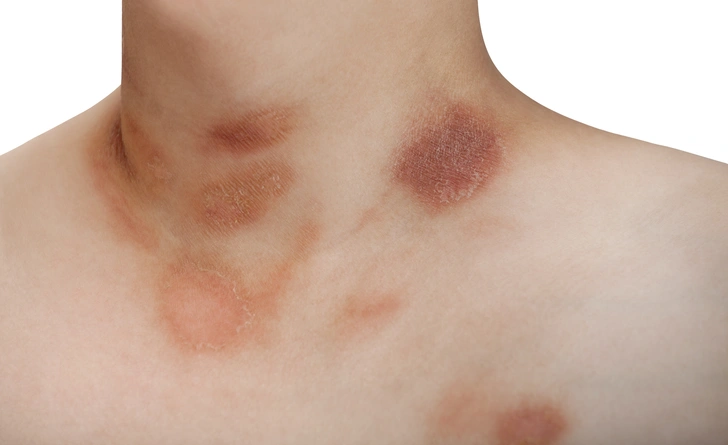
Розовый лишай (Pityriasis rosea) — это чешуйчатое покраснение на верхней части туловища. Сначала образуется большое пятно (материнская бляшка), потом много мелких — это изменение кожи указывает на воспалительный процесс в эпидермисе.
Розовый лишай является не заразным распространенным воспалительным заболеванием кожи, которое возникает внезапно и проходит само по себе в течение периода от нескольких недель до нескольких месяцев. Чешуйчатое покраснение возникает в основном на верхней части тела. Обычно элементы не чешутся или лишь слегка зудят. Большинство больных — подростки и молодые люди в возрасте от 10 до 35 лет. Девочки и женщины болеют в два раза чаще, чем мальчики и мужчины.
Розовый лишай одинаково распространен во всех регионах мира. Особенно большое количество людей заболевает весной или осенью.
Причины
Причины, по которым возникает розовый лишай, до сих пор окончательно не выяснены. Есть много оснований полагать, что инфекция вирусами герпеса человека (ВГЧ) типов 6 или 7 (ВГЧ-6, ВГЧ-7) может вызывать симптомы при очень специфических обстоятельствах. Если эти «эндогенные» вирусы реактивируются, розовый лишай может развиваться, так сказать, изнутри. Для этого требуются различные триггеры, которые еще подробно не исследованы. Только у небольшого процента людей, являющихся носителями вируса, когда-либо развивается кожное заболевание.
Симптомы розового лишая
У большинства пострадавших людей сначала видно одиночное покраснение овальной или продолговатой формы на верхней части тела. Очаг резко очерчен, слегка приподнят над уровнем кожи и слегка шелушится. В краевой области бляшки обычно заметен обращенный внутрь чешуйчатый край, напоминающий ершик. Диаметр этого первичного изменения кожи может достигать четырех сантиметров.
В первые две недели после появления первичного образования развиваются многочисленные другие овальные или продолговатые, слегка чешуйчатые покраснения. При диаметре от нескольких миллиметров до одного сантиметра они значительно меньше основного участка и располагаются на верхней части туловища, реже на прилежащих к туловищу участках предплечий и бедер. Как правило, они располагаются поперек оси тела. В большинстве случаев пятна не чешутся или лишь слегка чешутся.
Однако, если кожа высыхает, например, из-за частого принятия душа или купания, или раздражена сильным потоотделением, кожные изменения могут стать сильно красными и зудящими. Даже без лечения розовый лишай обычно проходит в течение трех-восьми недель. У некоторых пациентов шелушащееся покраснение может сохраняться в течение нескольких месяцев, прежде чем, наконец, полностью исчезнет само по себе. Лишь немногие из пострадавших чувствуют себя плохо и страдают от усталости, головных болей и/или потери аппетита.
Возможные осложнения и риски
В целом это неприятное, но безобидное состояние. С другой стороны, у беременных женщин розовый лишай может представлять опасность для будущего ребенка. Это относится, в частности, к будущим матерям, которые заболели до 15-й недели беременности, у них появились очень выраженные кожные изменения и/или жалобы общего характера. У таких женщин повышен риск родить ребенка раньше срока или, в крайнем случае, потерять его в результате выкидыша. Розовый лишай не оставляет необратимых повреждений у детей, рожденных недоношенными, или у тех детей, которые родились в нормальном сроке.
Диагностика
В большинстве случаев дерматолог может поставить диагноз, расспросив пациента и осмотрев кожу невооруженным глазом. Особое внимание он уделяет тому, как распределяется покраснение по коже и выделяется ли отдельное образование на коже из всех остальных благодаря своему более крупному размеру. В этом случае врач спросит, не появилось ли рассматриваемое пятно первым. Он также спрашивает пострадавшего, страдает ли он от зуда и чувствует ли он себя в целом хуже, чем ранее. Если анамнез и степень кожных изменений не типичны для розового лишая, поможет гистологическое исследование образца кожи (биопсия) под микроскопом.
Как лечить розовый лишай
Поскольку розовый лишай проходит сам по себе, специального лечения обычно не требуется. Шелушение кожи и зуд уменьшаются уже при регулярном применении крема для ухода за телом. Больным следует избегать высыхания кожи при чрезмерно горячем и длительном купании в душе. Сильное потоотделение во время занятий спортом или в сауне также может иметь неблагоприятный эффект. Кроме того, кожу не должна раздражать обтягивающая одежда.
Для отдельных пациентов, которые страдают от сильного зуда, в практике дерматолога также может быть рассмотрена светотерапия (фототерапия). Поскольку предполагается, что причиной розового лишая являются определенные вирусы, врачи давали некоторым пациентам таблетки, содержащие противовирусный препарат ацикловир. Однако до сих пор не удалось доказать никаких преимуществ такой терапии. Поэтому лечение лишая ацикловиром в настоящее время не рекомендуется. Беременные женщины с розовым лишаем должны немедленно обратиться к своему гинекологу, чтобы обсудить необходимость дополнительных обследований.
Внимание!
Информация на сайте не является руководством по самолечению. Все материалы носят справочный характер и не заменяют визита к врачу. При появлении любых симптомов необходимо обращаться к специалисту.
Литература:
Altmeyer P, Paech V: Enzyklopädie der Dermatologie, Allergologie, Umweltmedizin. Heidelberg Springer Verlag 2013. Online: http://www.enzyklopaedie-dermatologie.de/ (Abgerufen am 31.07.2013)
Rebora A, Drago F, Broccolo F: Pityriasis rosea and herpesviruses: facts and controversies. In: Clin Dermatol 2010, 28: 497-501
Drago F, Broccolo F, Zaccaria E et al.: Pregnancy outcome in patients with pityriasis rosea. In: J Am Acad Dermatol 2008, 58 (Suppl 1): S78-83
Renner R, Sticherling M: Chronisch entzündliche und autoimmun vermittelte Dermatosen in der Schwangerschaft: Verlauf und Prognose für Mutter und Kind. In: Hautarzt 2010, 61: 1021-1026