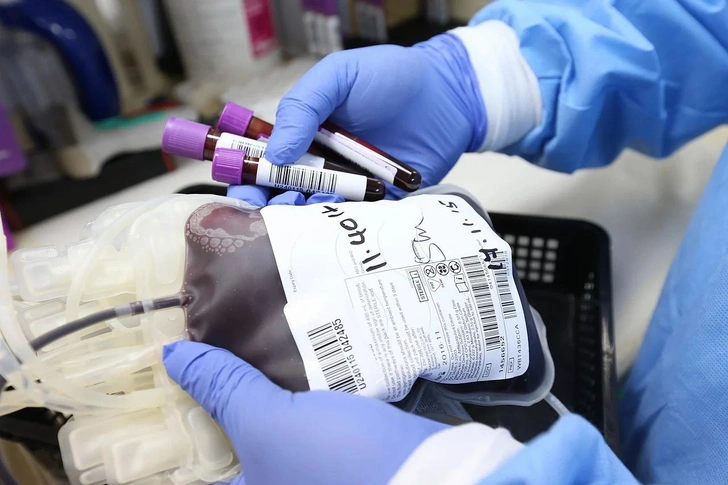
Первые попытки использовать плазму переболевших для лечения COVID-19 были предприняты еще в Ухани. Результаты были обнадеживающими. В начале 2020 года антиковидную плазму впервые использовали в России — но уже тогда, что плазма не оказывает влияния на исход у тяжелых пациентов на ИВЛ, но улучшает более чем в 2 раза показатели госпитальной смертности у среднетяжелых и тяжелых пациентов без ИВЛ. С той поры Минздрав позволил использовать антиковидную плазму.
Городская больница № 40 в Сестрорецке стала первой в Петербурге, где стали использовать антиковидную плазму для лечения тяжелых пациентов. И поначалу казалось, что метод имеет большие перспективы. В комздраве рассказывали, что плазма показывает неплохие результаты в лечении ковида — у пациентов уменьшается лихорадка и интоксикация. Врачи видели эффект на 2-3 сутки.
Кроме того, в ПСПбГМУ им. Павлова в начале 2021 года начали разрабатывать протокол заготовки плазмы крови от доноров, прошедших вакцинацию от коронавируса. По словам руководителя службы крови медвуза Дмитрия Певцова, на такую плазму врачи возлагают большие надежды.
- Есть определенные данные, что такая плазма содержит даже большее количество антител, чем плазма переболевших, в том числе вируснейтрализующих, — заявил тогда Певцов.
Сейчас на Городской станции переливания крови берут антиковидную плазму не только у тех, кто переболел новой коронавирусной инфекцией, но и у прошедших полный курс вакцинации. То есть использование антиковидной плазмы для лечения больных идет полным ходом. По информации Смольного, антиковидную плазму применяют в комплексном лечении тяжелых пациентов в Боткинской, Мариинской и Александровской больницах, стационарах больниц Святителя Луки и Святого Георгия, №40, №20 и №2.
Почти 700 человек в Петербурге сдали антиковидную плазму
Доноров антиковидной плазмы отбирают в нескольких учреждениях Петербурга, в том числе и в Городской станции переливания крови.
- В 2021 году было заготовлено 409,5 литра антиковидной плазмы от 695 донаций. С 1 января по 31 июля 2021 года в 11 лечебных учреждений города было выдано 1358 доз (407,1 литра), — сообщил «Доктору Питеру» Станислав Давыдов, менеджер отделения комплектования донорских кадров «Городской станции переливания крови». — За время пандемии у нас не зафиксировано никакого снижения донорской активности, а даже наоборот, — доноров стало больше.
На городской станции скорой помощи говорят, что ждут людей, прошедших полный курс вакцинации, либо переболевших COVID-19. Чтобы вступить в регистр потенциальных доноров антиковидной плазмы надо соответствовать нескольким требованиям — к примеру, к этому виду донорства не допускаются женщины, имевших беременность, аборты и роды в течение всей своей жизни (это требование связано с риском возникновения у «ковидных» пациентов дополнительного иммунного ответа и развитием осложнения — острого поражения легких). Переболевшим ковидом донорам предполагается вознаграждение в размере до 5 тысяч рублей — сумма выплаты зависит от дозы.
Тем временем многочисленные зарубежные исследования доказывают, что донорская плазма с антителами к COVID-19 почти не влияет на течение болезни. По данным, полученным Национальным институтом здоровья США, эффективность такой терапии не превышает 2%.
Два крупных обзора по применению плазмы реконвалесцентов, опубликованных в авторитетных источниках — и — весной 2021 года c участием 48 509 и 20 782 пациентов соответственно, говорили примерно одно и тоже: лечение плазмой реконвалесцентов по сравнению с плацебо не связано со снижением смертности и лучшими клиническими исходами болезни.
Таким образом, реконвалесцентная плазма себя не зарекомендовала ни в плане снижения смертности у госпитализированных больных, ни в предотвращении прогрессии заболевания, ни в скорости клинического улучшения.
Похожего мнения придерживаются и врачи-практики.
- С антиковидной плазмой меня все время угнетало то, что очень небольшое количество учреждений делало титр антител, в результате большинство из тех, кто пользуется плазмой, не определяют уровень антител, — рассказывал в интервью «Доктору Питеру» профессор Константин Лебединский, президент Федерации анестизиологов-реаниматологов России. — То есть, когда переливают вроде бы лечебный препарат в непонятной дозе, это кажется, мягко говоря, странным.


врач анестезиолог-реаниматолог
- Безопасность применения любого препарата строится на оценке соотношения польза/риск, — говорит Сергей Саяпин. — Применение плазмы, самой по себе, потенциально несет как риск развития реакции несовместимости (так как трансфузия плазмы — это, по сути, трансплантация ткани), так и возможные инфекционные осложнения (гепатиты, ВИЧ, прочие гемотрансмиссивные болезни). Поэтому при наличии выводов, полученных методиками доказательной медицины об отсутствии эффективности ковидной плазмы, риск становится неоправданно высоким. Применение плазмы для лечения ковида — небезопасно.
Как помогает лечение от COVID-19 плазмой крови и на какой стадии болезни нужно применять этот метод, «Доктору Питеру» рассказал заведующий отделением анестезиологии и реанимации одной из больниц. Здесь поначалу тоже пытались лечить с помощью антиковидной плазмы тяжелых пациентов, но большого эффекта, как признают сегодня врачи, это не принесло.
- В исследовании, которые проводили американцы, анализировали пациентов с тяжелой формой заболевания, с большим поражением легких, — говорит врач. — Они не увидели ощутимого эффекта, потому что сама плазма легкие не лечит. Она действует на вирус — мы вводим готовые антитела в организм и таким образом получаем пассивный иммунитет. Такой метод лечения эффективен для пациентов, у которых нет большого объема поражения легких — на уровне КТ-2. В том числе, хорошие результаты у пациентов с высокой вирусной нагрузкой, у которых еще не повреждена большая часть легочной ткани. В этих ситуациях, на наш взгляд, плазма эффективна. Безусловно, для тех пациентов, у которых инфекция развилась и тяжело поразила легкие, большого смысла в переливании плазмы уже нет. Да, плазма может быть небезопасна, но просто надо соотносить риски переливания с шансами получить возможный положительный эффект.
Тем временем
Первый в мире зарегистрированный специфический иммуноглобулин против COVID-19 — препарат «Ковид-глобулин» — проходит третью стадию клинических исследований. Об этом сообщила ТАСС начальник управления медицинского обеспечения конверсионных и экстремальных работ и службы крови ФМБА Ольга Эйхлер в рамках Восточного экономического форума.
Как ранее сообщал «Доктор Питер», новый препарат «Ковид-глобулин» — по сути концентрат антител IgG, полученных из гипериммунной плазмы переболевших. Впервые о создании этого препарата было заявлено 1 апреля 2021 года. Новое лекарство — это не просто плазма, а специфический иммуноглобулин, и при лечении он может быть эффективнее, полагают врачи. Предполагается, что после завершения II и III фаз клинических испытаний препарат будет применяться для лечения средних и тяжелых форм заболевания. Препарат планируют применять только в стационарах.