Каждый год в России около 300 тысяч человек внезапно умирают: во сне, без свидетелей, через час после появления симптомов, сообщил президент Всероссийского общества аритмологов, руководитель отделения хирургии тахиаритмий НЦССХ им. Бакулева, профессор Амиран Ревишвили на XI международном славянском конгрессе по электростимуляции и клинический электрофизиологии сердца «Кардиостим-2014», который проходит сейчас в Петербурге. И причина этих трагедий, в том числе и среди детей, — нарушения ритма сердца.
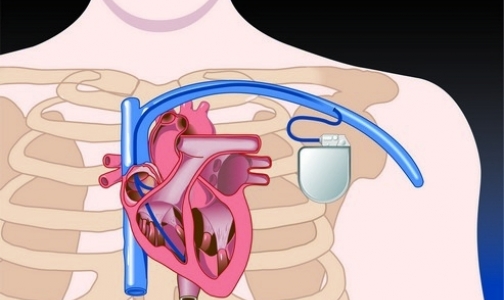
Чтобы предотвращать внезапную сердечную смерть, человечество придумало имплантировать кардиовертер-дефибриллятор (ICD). Это прибор, который генерирует электрические импульсы для коррекции ритма сердца, а при необходимости может произвести очень мощный разряд, называемый дефибрилляцией. Первый такой прибор в мире установили пациенту в 1980 году, в России эту технологию освоили только в 1990-х годах и в 1996 году российские врачи впервые в мире имплантировали многокамерный дефибриллятор с тремя электродами.
– Несмотря на то, что государство выделяет огромные деньги в рамках программы высокотехнологичной медицинской помощи на установку таких аппаратов (квота — около 700 тысяч рублей), у нас в стране пока выполняется только 3-4 имплантации дефибриллятора на миллион человек при реальной потребности 150 на один млн. — объясняет Амиран Ревишвили.
При этом по словам Марии Школьниковой, д.м.н., профессора, президента Ассоциации детских кардиологов России, сердечно-сосудистые заболевания вырываются в лидеры по причинам смерти не с трудоспособного возраста, как принято считать, а с подросткового — с 12-13 лет.
Из 26,5 млн российских детей миллион имеют проблемы с сердечно-сосудистой системой, до 20% страдают нарушениями ритма, у 2-4% — серьезные нарушения ритма.
Для лечения брадиаритмии (редкого пульса) пациентам вживляют специальные приборы — кардиостимуляторы, которые поддерживают или навязывают «правильный» пульс. В прошлом году в России провели 33 тысячи операции по установке кардиостимуляторов. То есть 226 кардиостимуляторов на миллион населения — это в четыре раза меньше, чем в Европе, где устанавливают 900 кардиостимуляторов на один миллион населения.
Еще реже в России делают операции для тех, кто страдает тахиаритмией или частым пульсом: в России выполняется только 2% необходимых операций по спасению жизни таких пациентов.
– Пациентов с тахиаритмией в России, — миллионы. Эти люди теряют сознание, вызывают «Скорую», потому что у них возникает мерцательная аритмия (фибрилляция предсердий). Опасность такого состояния в том, что оно провоцирует образование тромбов, а следовательно, и тромбоэмболический ишемический инсульт, один из самых тяжелых. Каждый год тахиаритмия в России становится причиной по меньшей мере 60 тысяч таких инсультов, которые приводят к тяжелой инвалидности. — поясняет Амиран Ревишвили.
Для предотвращения тромбообразования пациенты должны постоянно принимать препараты-антикоагулянты. Радикально решить проблему помогает радиочастотная катетерная деструкция (в этом случае крошечные «очаги» мерцательной аритмии в сердце прижигаются). Однако в России делается в год только 5 тысяч таких операций пациентам с фибрилляцией предсердий, — 2% от реальной потребности. По словам профессора Ревишвили, причина такой катастрофической ситуации — недостаток в России специализированных центров, занимающихся проблемами аритмии. Их в России всего 52, во многих не хватает грамотных специалистов и опыта лечения нарушений ритма, и они по-прежнему отправляют своих пациентов в Москву и Петербург.
(Сколько петербуржцев в год умирает от сердечно-сосудистых заболеваний, узнайте здесь)
Еще более пугающая ситуация в России с хронической сердечной недостаточностью, ею страдают, по оценкам врачей, 8 миллионов пациентов. При этом современные медикаментозные методы помогают не на 100%. Радикальный вариант лечения терминальных стадий заболевания — пересадка сердца, однако в условиях нехватки донорских органов этой операции могут дождаться не все. В середине 1990-х годов в России появились устройства, которые называются ресинхронизаторами. «При сердечной недостаточности левый желудочек сердца активируется позднее, чем нужно, и возникает так называемая блокада ножки пучка Гиса. Ресинхронизатор позволяет просто снять эту блокаду. — объясняет Амиран Ревишвили. — Имплантация таких приборов требуется минимум 40 тысячам человек в год. Угадайте, сколько сделано в прошлом году? Около 500 имплантаций».
Сегодня для лечения и диагностики нарушений сердцебиения придумано много новых устройств, которые не только позволяют жизнь полноценной жизнью, но и не чувствовать неудобств от ношения прибора. Так, например, первый электрокардиостимулятор подключался к обычной электрической сети, и в случае падения напряжения пациент просто мог умереть. Сейчас же существуют кардиостимуляторы, которые не только позволяют человеку свободно проходить рамки металлоискателей в магазинах или аэропортах, но и выполнять магнитно-резонансную томографию (МРТ), а врачам - следить за состоянием пациента за тысячи километров.
(В каких клиниках петербурга можно сделать МРТ по полису ОМС, узнайте здесь)
– Сейчас мы можем из Москвы наблюдать за состоянием здоровья нашей пациентки из Якутии. Пять лет назад мы имплантировали глухой девочке из детского дома дефибриллятор, однако, как оказалось, все это время никто не следил за состоянием ее здоровья, и ребенка мы могли просто потерять. Теперь мы установили постоянное наблюдение за ней. У нас в клинике стоит монитор, который отслеживает данные установленного ей дефибриллятора и сердечного ритма, что позволяет врачам увидеть маркеры надвигающейся опасности, быстро вмешаться и из центра обеспечивать контроль за ребенком, который живет в детдоме за тысячи километров от Москвы. Такое невозможно было себе представить еще каких-то 10 лет назад. — объясняет Мария Школьникова.
По ее словам, фармация значительно отстает от интервенционных технологий. С помощью лекарств врачи пытаются контролировать метаболизм пациентов, воздействовать на нервную систему, однако ничего эффективнее операции пока нет. Сейчас существуют даже диагностические приборы, которые вживляются под кожу. Они позволяют круглосуточно в течение трех лет подряд мониторировать состояние сердца. Холтеровский монитор, который используют для этих целей сейчас, довольно громоздкий, его нужно носить всего несколько дней, за которые может не произойти того самого сбоя ритма сердца. В итоге врачи могут просто не «поймать» нужный момент, который раскроет причину, например, обморока пациента. Только денег на применение этой новой технологии не хватает.
– У нас есть специалисты, возможности для проведения операций, но мы остро нуждаемся в финансировании, нам нужны новые центры, подразделения, технологии, это поможет спасти сотни тысяч пациентов. — поясняет Амиран Ревишвили.
Однако вряд ли эти потребности когда-нибудь будут удовлетворены, считает профессор, научный руководитель отделения хирургии аритмий и электрокардиостимуляции для взрослых и детей Городской больницы №31 Дмитрий Егоров: «У нас нищая страна, и если представить, что мы будем устанавливать 200 дефибрилляторов на миллион населения, как в Америке, то мы все просто умрем с голода. Наша страна просто не может потянуть такую медицину».
© ДокторПитер