врач аллерголог-иммунолог, врач-педиатр, патофизиолог, Junior Member WAO (Всемирная организация по аллергии)
Личный сайтСтрептодермия — это стрептококковое поражение кожных покровов. Чаще всего протекает в форме импетиго, представляющего собой распространенную, поверхностную, высоко заразную бактериальную инфекцию кожи с пустулами (пузырьками) и корковыми эрозиями медового цвета. Он поражает поверхностные слои эпидермиса и обычно вызывается Streptococcus pyogenes группы А бета — это гемолитические стрептококки (БГСА).
Варианты стрептодермии можно разделить на небуллезное (также известное как «школьные язвы») и буллезное импетиго. Эктима — это более серьезная, тяжелая форма импетиго, вызывающая более глубокие эрозии кожи до дермы. Вторичное инфицирование ран или других поражений кожи теми же возбудителями называется «импетигинизацией».
Причины
Основные причины стрептодермии — поражение Streptococcus pyogenes, иногда оно дополняется Staphylococcus aureus или провоцируется обеими бактериями одновременно. Неповрежденная кожа обычно устойчива к колонизации бактериями.
Нарушение целостности кожи способствует проникновению бактерий через поврежденную поверхность. Все это происходит из-за бактерий, которые вырабатывают эксфолиативные токсины (эксфолиатины А и В), которые нацелены на молекулы внутриклеточной адгезии (десмоглеин-1), присутствующие в зернистом эпидермальном слое. Это приводит к диссоциации клеток эпидермиса, что приводит к образованию волдырей. Процесс может возникать на участках неповрежденной кожи.
Стрептодермия чаще всего встречается у маленьких детей, но может возникнуть в любом возрасте. Обычно она передается при прямом контакте. Факторы риска, которые могут предрасполагать человека к патологии, включают:
Кожные заболевания: атопический дерматит, контактная экзема, чесотка, ветряная оспа.
Травмы кожи: рваные раны, укусы насекомых, термические ожоги, ссадины.
Иммуносупрессия, в том числе проблемы местного иммунитета.
Теплый, влажный климат.
Плохая гигиена кожи на лице и теле.
Проживание в стесненных условиях.
Симптомы стрептодермии
Разные формы стрептодермии имеют некоторые особенности.
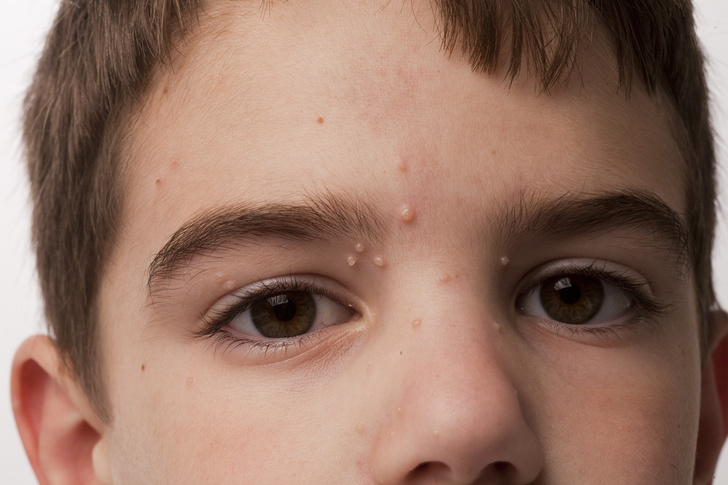
Небуллезное импетиго чаще всего встречается на лице или конечностях, но может поражаться кожа на любой части тела. Начинается с единичного ярко красного пятна, которое превращается в пустулу (гнойный пузырек) или везикулу. Пустула или везикула вскрываются с выделением серозного содержимого, которое подсыхает, оставляя типичную корку медового цвета. Вокруг элементов отмечается минимальная краснота или ее отсутствие.
Инфекция может быстро распространяться в форме вторичных элементов из-за самозаражения кожи. «Поцелуйные поражения» возникают там, где соприкасаются две кожные поверхности — в складках кожи. В остальном пациенты обычно здоровы; они могут испытывать некоторый зуд и изредка у них увеличиваются регионарные лимфоузлы.
Буллезное импетиго обычно локализуется на лице, туловище, конечностях, ягодицах и в области промежности. Может распространяться в стороны из-за самозаражения при расчесах.
Поражения присутствуют в виде быстро появляющихся поверхностных, маленьких или больших булл (пузырей) с тонкой крышкой, которые имеют тенденцию спонтанно разрываться и выделять желтую жидкость, оставляя чешуйчатый край (воротник). Более вероятны системные симптомы: недомогания, лихорадка и лимфаденопатия.
Возможные осложнения и риски
Самые частые осложнения — распространенная инфекция: целлюлит, лимфангит и бактериемия. Если инфекцию дополняет стафилококк, возможен синдром ошпаренной кожи. Кроме того, возможна скарлатина. Возможен постстрептококковый гломерулонефрит: редкое острое почечное заболевание после инфицирования Streptococcus pyogenes (стрептококк группы А). Это связано с реакцией гиперчувствительности III типа и проявляется через 2–6 недель после инфицирования кожи.
Синдром стрептококкового токсического шока: редкое осложнение, вызывающее диффузную эритематозную сыпь, гипотензию и лихорадку. Также возможна поствоспалительная пигментация, рубцевание, особенно при эктиме.
Диагностика
Импетиго обычно является клиническим диагнозом, основанным на признаках, описанных выше. Мазок с поверхности кожи для посева и определения чувствительности может быть полезен, если импетиго является рецидивирующим, распространенным или есть подозрение на инфекцию MRSA.
Мазки из носа следует проводить при рецидивирующей инфекции, поскольку они могут выявить стафилококковое назальное носительство, которое требует специального лечения. В редких случаях проводится биопсия, если диагноз неясен (в частности, при буллезном импетиго) или если оно не поддается лечению.
Как лечить стрептодермию
Лечение стрептодермии — это общие меры. Сюдавходят регулярное бережное очищение; удаление корок медового цвета. Соблюдайте правила гигиены рук и подстригайте ногти. Накройте пораженные участки водонепроницаемой повязкой, чтобы предотвратить распространение инфекции.
Их дополняют конкретные меры: местные антибиотики. При локализованном небуллезном импетиго рекомендуется применение антисептиков 2–3 раза в день в течение 5–7 дней (например, 1% крем перекиси водорода или 10% мазь повидон-йод).
Местные антибиотики, такие как фузидовая кислота или мупироцин, эффективны при лечении небуллезного импетиго, однако их использование может быть не рекомендовано у некоторых пациентов из-за устойчивости бактерий.
Местные антибиотики могут быть полезны, когда антисептическая обработка не работает или не подходит (например, импетиго вокруг глаз). Фузидиевая кислота — препарат первого ряда. Использование мупироцина часто зарезервировано для возможной инфекции MRSA.
Пероральные антибиотики рекомендуются при буллезном импетиго, распространенном небуллезном импетиго (> 3 очагов), когда местное лечение неэффективно, у человека высок риск осложнений или когда есть системное заболевание.
Профилактика
Избегайте прикосновения к пораженным участкам. Соблюдайте правила гигиены рук; стоит мыть руки до и после нанесения кремов. Используйте чистую ткань каждый раз, чтобы вымыть и высушить пораженные участки. Не делитесь полотенцами или салфетками для лица.
Одежду и постельное белье следует менять ежедневно; стирать с использованием горячей температуры. Избегайте тесного контакта с другими людьми — дети школьного/детского сада должны оставаться дома до тех пор, пока поражения не покроются коркой или пока они не получат не пройдут курс лечения.
Внимание!
Информация на сайте не является руководством по самолечению. Все материалы носят справочный характер и не заменяют визита к врачу. При появлении любых симптомов необходимо обращаться к специалисту.
Литература:
Stevens D. L., Bisno A. L., Chambers H. F. Practice guidelines for the diagnosis and management of skin and soft-tissue infections // Clin Infect Dis. — 2005. — № 10. — Р. 1373–1378.ссылка
Дерматология Фицпатрика в клинической практике. Том 3 / пер. с англ. В. П. Адасевич, под общ. ред. А. А. Кубановой. — М.: Изд-во Панфилова. — 2013. — С. 1847–1863.
Родионов А. Н. Дерматовенерология. Полное руководство для врачей. — СПб.: Наука и техника, 2012. — 1200 с.
Алексеев М. Е. Инфекции кожи и подкожной клетчатки. — СПб.: СПбМАПО, 2008. — 81 с.